Orthopédistes et gériatres travaillent main dans la main pour offrir la meilleure prise en charge possible aux personnes de plus de 75 ans hospitalisées en urgence pour une fracture. Une approche bénéfique pour les patients et patientes, mais aussi pour l’entourage proche.
Quand elles surviennent chez les personnes âgées, surtout après 75 ans, les fractures sont loin d’être anodines. Pour améliorer leur prise en charge, les HUG sont dotés depuis plusieurs années d’une unité de chirurgie orthogériatrique au sein de laquelle orthopédistes et gériatres travaillent conjointement. Depuis l’été dernier, la structure dispose également d’une chambre multisensorielle, destinée aux personnes souffrant de confusion ou de troubles cognitifs.
Double expertise
Avant la mise en place de cette unité, les personnes âgées atteintes d’une fracture ne voyaient un ou une gériatre qu’après l’intervention chirurgicale. «Or pour les fractures de la hanche par exemple, qui sont fréquentes, nous devons rapidement opérer, idéalement dans les douze à vingt-quatre heures. Mais intervenir en urgence sur des personnes qui souvent souffrent de maladies chroniques, parfois de troubles cognitifs ou encore prennent plusieurs traitements médicamenteux peut s’avérer compliqué. Bénéficier en amont de l’expertise de nos collègues gériatres est précieux pour adapter au mieux les procédures», souligne le Pr Didier Hannouche, médecin-chef du Service de chirurgie orthopédique.
Ces interventions chirurgicales peuvent avoir de graves conséquences chez les personnes âgées : la mortalité dans les douze mois suivant une fracture comme celle de la hanche est estimée entre 20 et 30%. «Nous agissons sur différents aspects de santé afin de répondre aux vulnérabilités des patientes et patients concernés et limiter les risques de complications. Les séances de physiothérapie, par exemple, commencent rapidement afin de favoriser la récupération de la motricité. Mais marcher suppose une masse musculaire suffisante. Nous recherchons systématiquement un risque de dénutrition, prescrivons généralement des suppléments caloriques et protéiques. Les diététiciens et diététiciennes adaptent ensuite les repas au cas par cas. Parfois, une prise en charge neurologique ou même psychologique est nécessaire, notamment si la personne craint de remarcher ou présente un traumatisme suite à sa chute. Nous réévaluons aussi les traitements pris à domicile et qui peuvent être à l’origine des chutes», explique la Pre Sandra De Breucker, médecin adjointe responsable de l’Unité de gériatrie de liaison.
Environnement le plus accueillant possible
Chute, fracture et hospitalisation peuvent être particulièrement éprouvantes pour les personnes âgées atteintes de troubles cognitifs. «Elles sont plus sensibles et vivent souvent mal les changements. Certaines sont par ailleurs dans l’incapacité de verbaliser leurs émotions. C’est donc à nous d’adapter leur environnement pour qu’il soit le plus accueillant possible», décrit Maud François, infirmière au sein de l’Unité de chirurgie orthogériatrique. Caroline*, dont le père a séjourné dans l’unité pour une double fracture du fémur il y a deux ans, a été impressionnée par le travail du personnel de santé : «Non seulement l’équipe a un regard global sur la santé de la personne, mais elle est aussi particulièrement attentive aux proches, ce qui est très rassurant.»
* Prénom d’emprunt.
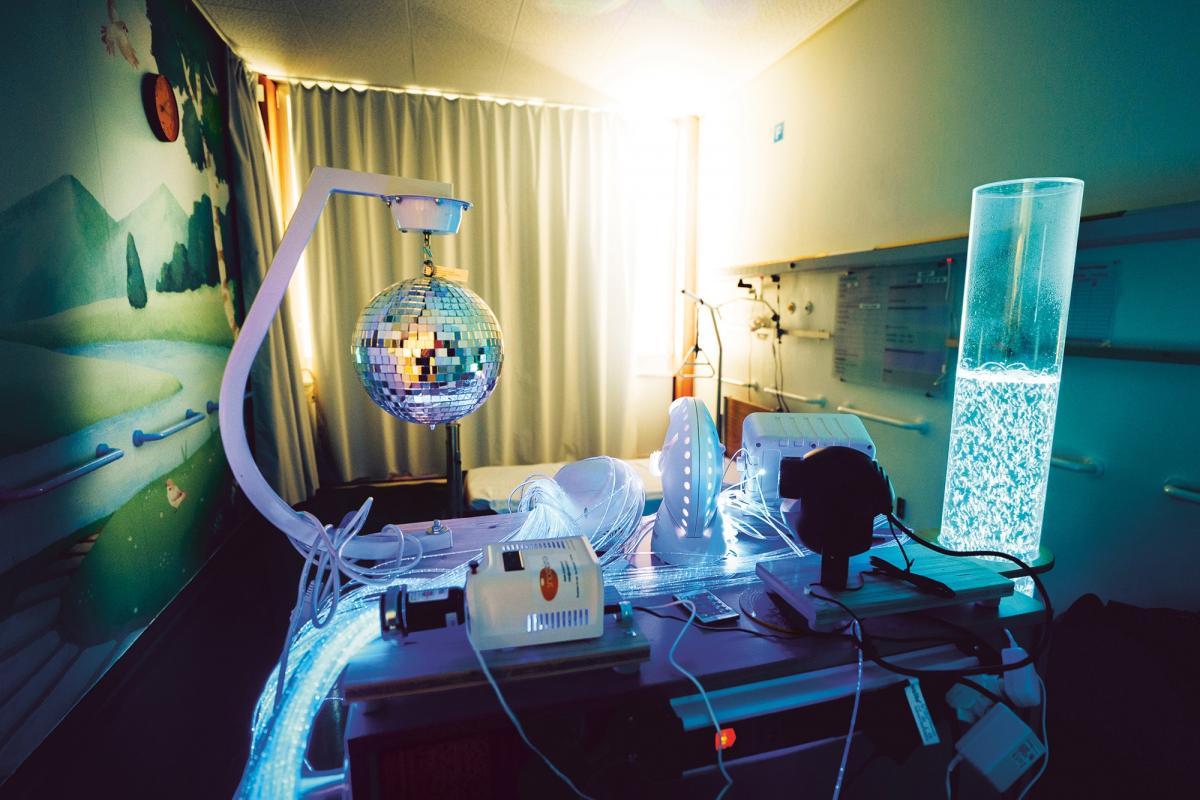
Plongée dans une chambre sensorielle
Ouverte en juillet dernier grâce au soutien de la Fondation privée des HUG, la chambre multisensorielle est la première du genre dans une unité de soins aigus suisse. Insonorisée, dotée d’un système de surveillance à distance et décorée d’une fresque murale sur le thème de la nature, elle a été pensée comme un cocon. Elle est également équipée d’un chariot Snoezelen qui permet, selon les besoins, d’apaiser ou de stimuler les sens, grâce à de la musique, de l’aromathérapie ou de la luminothérapie. Maud François, infirmière au sein de l’Unité de chirurgie orthogériatrique et chargée de la coordination du projet, se réjouit des premiers retours sur l’installation : «Nous voyons aussi des bénéfices pour les familles qui sont rassurées de voir les besoins de leurs proches souffrants pris en compte. Au final, c’est aussi un plus pour les équipes soignantes qui se sentent moins dépourvues face à ces patients et patientes vulnérables.»
Texte:
- Stéphany Gardier
Photos:
- David Wagnières










